1 ڈینگی کی وبا کا پس منظر: ایک بڑھتا ہوا عالمی صحت عامہ کا چیلنج
ڈینگی ایک شدید مچھر سے پھیلنے والی وائرل بیماری ہے جو ڈینگی وائرس (DENV) کی وجہ سے ہوتی ہے، جو عالمی سطح پر سب سے تیزی سے پھیلنے والی آربو وائرل بیماری کے طور پر ابھری ہے، جو صحت عامہ کے تحفظ کے لیے کافی خطرہ ہے۔ پچھلی دو دہائیوں کے دوران، ڈینگی کے عالمی واقعات میں ڈرامائی طور پر اضافہ ہوا ہے، رپورٹ ہونے والے کیسز کی تعداد 2021 سے سالانہ دوگنا ہو رہی ہے [1]۔ دسمبر 2023 میں، عالمی ادارہ صحت (ڈبلیو ایچ او) نے مربوط بین الاقوامی ردعمل کی کوششوں کو تقویت دینے کے لیے عالمی ڈینگی ایمرجنسی کا اعلان کیا۔ ڈبلیو ایچ او کے وبائی امراض کے تخمینے بتاتے ہیں کہ دنیا بھر میں تقریباً 3.9 بلین افراد ڈینگی کے انفیکشن کے خطرے میں ہیں، جن میں سالانہ 390 ملین انفیکشنز ہوتے ہیں- جن میں سے 96 ملین طبی طور پر ظاہری صورتوں کے طور پر موجود ہیں [1,2]۔
2 وبائی امراض کی جھلکیاں
ڈینگی کی وبائی امراض کی خصوصیات وائرولوجیکل عوامل، ویکٹر ایکولوجی، میزبان مدافعتی ردعمل، اور سماجی و ماحولیاتی حالات کے باہمی تعامل سے تشکیل پاتی ہیں۔ ان خصوصیات کی ایک جامع تفہیم مؤثر روک تھام اور کنٹرول کی حکمت عملیوں کے ساتھ ساتھ درست تشخیصی طریقوں کی ترقی کے لیے ضروری ہے۔
2.1 ٹرانسمیشن ویکٹرز اور اربن ٹرانسمیشن پیٹرن
ڈینگی وائرس بنیادی طور پر منتقل ہوتا ہے۔Aedes aegypti اور Aedes albopictusمچھر ان ویکٹر پرجاتیوں میں، ایڈیس ایجپٹی کو سب سے اہم ٹرانسمیشن ویکٹر کے طور پر پہچانا جاتا ہے، جس کی خصوصیت اعلی "انسانی موافقت" اور اشنکٹبندیی اور ذیلی ٹراپیکل شہری ماحول میں وسیع پیمانے پر تقسیم ہوتی ہے۔ آربو وائرل پیتھوجینز کے دیگر مچھروں کے ویکٹر کے برعکس، ایڈیس ایجپٹی مندرجہ ذیل اہم وبائی امراض کی خصوصیات کو ظاہر کرتا ہے:
-انسانیت کے ماحول میں افزائش کے لیے ترجیح (مثلاً پانی ذخیرہ کرنے والے کنٹینرز، ضائع شدہ ٹائر)
- غذائیت کے ذریعہ انسانی خون کے لئے ایک مضبوط ٹراپزم
- دن کے وقت کھانا کھلانے کا سلوک
یہ خصائص ڈینگی کو ایک عام کے طور پر بیان کرتے ہیں۔"شہری متعدی بیماری"گنجان آبادی والے علاقوں میں ٹرانسمیشن کی کارکردگی میں نمایاں اضافہ ہوا ہے۔ ڈبلیو ایچ او سے متعلقہ مطالعات نے یہ ثابت کیا ہے کہ زیادہ کثافت والے شہری ماحول میں، مچھروں اور انسانی رابطے کی بڑھتی ہوئی تعدد DENV کے بنیادی تولیدی نمبر (R₀) کو کافی حد تک بڑھا سکتی ہے، اس طرح وبائی امراض کے پھیلاؤ میں تیزی آتی ہے [2]۔
2.2 عالمی پھیلاؤ کے رجحانات اور ڈرائیونگ عوامل
ڈبلیو ایچ او کی رپورٹوں کے مطابق، گزشتہ دو دہائیوں میں ڈینگی کے رپورٹ ہونے والے کیسز کی عالمی تعداد میں تیزی سے اضافہ ہوا ہے [1,3]۔ یہ اوپر کی طرف رجحان بنیادی طور پر درج ذیل باہم مربوط عوامل سے کارفرما ہے:
(1) موسمیاتی تبدیلی: بڑھتا ہوا عالمی درجہ حرارت نہ صرف مچھروں کے لیے موزوں رہائش گاہوں کی جغرافیائی حد کو بڑھاتا ہے بلکہ مچھروں کے میزبان کے اندر DENV کے خارجی انکیوبیشن کی مدت کو بھی کم کرتا ہے، اس طرح ٹرانسمیشن کی کارکردگی میں اضافہ ہوتا ہے۔ مچھروں کی کثافت میں موسمیاتی تبدیلیوں کو ڈبلیو ایچ او نے ڈینگی پھیلنے کی اسپیٹیوٹیمپورل حرکیات کے قابل اعتماد پیش گو کے طور پر توثیق کیا ہے۔
(2) شہری کاری: تیز رفتار اور غیر منصوبہ بند شہری توسیع نے مچھروں کی افزائش کے لیے وافر رہائش گاہیں بنائی ہیں، جبکہ آبادی کی کثافت میں اضافے نے DENV ٹرانسمیشن چینز کے تسلسل کو مضبوط کیا ہے۔
(3) گلوبل پاپولیشن موومنٹ: بین الاقوامی سفر اور تجارت نے DENV کی تیز رفتار ٹرانس باؤنڈری ٹرانسمیشن میں سہولت فراہم کی ہے، جس سے درآمد شدہ کیسز سے مستقل مقامی ٹرانسمیشن میں منتقلی کو فروغ دیا گیا ہے۔ ڈبلیو ایچ او کے نگرانی کے اعداد و شمار سے پتہ چلتا ہے کہ 2010 اور 2021 کے درمیان، ریاستہائے متحدہ میں 7,528 سفر سے منسلک ڈینگی کیس رپورٹ ہوئے، جن میں سے 3,135 کو ہسپتال میں داخل ہونا پڑا اور 19 کی موت واقع ہوئی۔
(4) ویکٹر ڈسٹری بیوشن ایکسپینشن: عالمی سطح پر، ایڈیس ایجپٹی اور ایڈیس البوپکٹس کی جغرافیائی حد مسلسل پھیل رہی ہے، جس کے ساتھ ایڈیس مچھر یورپ کے کچھ حصوں میں تیزی سے قائم ہو رہے ہیں۔ نتیجتاً، ڈینگی روایتی طور پر علاقائی وبا سے صحت عامہ کے عالمی خطرے میں تبدیل ہو گیا ہے۔
2.3 ملٹی سیرو ٹائپ کو سرکولیشن اور ریفیکشن میکانزم
ڈینگی وائرس چار اینٹی جینی طور پر الگ الگ سیرو ٹائپس (DENV-1 سے DENV-4) پر مشتمل ہے۔ ایک سیروٹائپ کے ساتھ انفیکشن اس مخصوص سیرو ٹائپ کے خلاف طویل مدتی حفاظتی استثنیٰ فراہم کرتا ہے لیکن باقی تین سیرو ٹائپس کے خلاف صرف عارضی اور جزوی کراس تحفظ فراہم کرتا ہے۔ عام آبادی عالمی طور پر DENV کے لیے حساس ہے، صرف متاثرہ افراد کا ایک ذیلی سیٹ کلینیکل بیماری میں مبتلا ہے [2]۔
مقامی علاقوں میں، ایک سے زیادہ DENV سیرو ٹائپس اکثر ایک ساتھ گردش کرتے ہیں، جس کے نتیجے میں افراد کو زندگی بھر ڈینگی کے متعدد انفیکشن کا سامنا کرنے کا امکان ہوتا ہے۔ ڈبلیو ایچ او کے وبائی امراض کے مطالعے نے متواتر ڈینگی پھیلنے کے ایک اہم محرک کے طور پر کثیر سیرو ٹائپ کو-سرکولیشن کی نشاندہی کی ہے [1]۔
2.4 ثانوی انفیکشن اور اینٹی باڈی پر منحصر اضافہ
ڈینگی وبائی امراض میں ایک اہم اور منفرد واقعہ ہے۔اینٹی باڈی پر منحصر اضافہ (ADE). heterologous DENV سیروٹائپ کے ساتھ ثانوی انفیکشن کے دوران، بنیادی انفیکشن کے دوران پیدا ہونے والے غیر جانبدار اینٹی باڈیز مونوکیٹس اور میکروفیجز میں وائرل کے داخلے کی سہولت فراہم کرتے ہیں، اس طرح وائرل نقل کو بڑھاتے ہیں۔ اس طریقہ کار کو ڈبلیو ایچ او نے شدید ڈینگی میں ایک بڑے پیتھوجینک عنصر کے طور پر تسلیم کیا ہے، بشمول ڈینگی ہیمرجک فیور اور ڈینگی شاک سنڈروم [1]۔
ڈبلیو ایچ او کے وبائی امراض کے اعداد و شمار مستقل طور پر یہ ظاہر کرتے ہیں کہ ثانوی ڈینگی انفیکشن والے افراد میں پرائمری انفیکشن والے افراد کے مقابلے میں شدید بیماری پیدا ہونے کا خطرہ نمایاں طور پر زیادہ ہوتا ہے۔ یہ نوٹ کرنا ضروری ہے کہ ثانوی انفیکشن کے دوران شدید بیماری کا خطرہ بڑھ جانے کے باوجود، کسی بھی DENV سیرو ٹائپ کا انفیکشن ممکنہ طور پر شدید ڈینگی میں ترقی کر سکتا ہے [1]۔
2.5 غیر مخصوص طبی توضیحات اور غلط تشخیص کا خطرہ
ڈینگی کے طبی مظاہر خاص طور پر غیر مخصوص ہوتے ہیں، خاص طور پر بیماری کے ابتدائی مراحل میں، جو اکثر مچھروں سے پیدا ہونے والے دیگر وائرل انفیکشنز (مثلاً، چکن گونیا اور زیکا وائرس) کے ساتھ ساتھ سانس کے بعض انفیکشنز کے ساتھ مل جاتے ہیں۔ ڈبلیو ایچ او کے اندازے بتاتے ہیں کہ 40-80% DENV انفیکشن غیر علامتی ہوتے ہیں [3]۔
عام طبی توضیحات میں شامل ہیں:
- شدید بخار (2-7 دن تک جاری رہنا، جو بائفاسک ہو سکتا ہے)
- شدید سر درد اور ریٹرو مداری درد (آنکھوں کے پیچھے درد)
-پٹھوں اور جوڑوں کا درد (جسے عام طور پر "بریک بون بخار" کہا جاتا ہے)
- میکولر یا میکولوپاپولر ددورا
- ہلکے ہیمرج کی علامات (مثال کے طور پر، ایککیموسس، ایپسٹیکسس، مسوڑھوں سے خون بہنا)
علامتی ڈینگی کو عام طور پر تین الگ الگ مراحل میں تقسیم کیا جاتا ہے: بخار کا مرحلہ، نازک مرحلہ، اور بحالی کا مرحلہ۔ تقریباً 5 فیصد سے کم علامتی مریض شدید ڈینگی کی طرف بڑھتے ہیں۔ مخصوص طبی خصوصیات کی کمی کی وجہ سے، صرف طبی علامات کی بنیاد پر تشخیص کرنا مشکل ہے، جس سے غلط تشخیص اور کم تشخیص کا خطرہ بڑھ جاتا ہے۔ ڈبلیو ایچ او واضح طور پر اس بات پر زور دیتا ہے کہ صرف طبی تشخیص ہی درستگی کو یقینی بنانے کے لیے ناکافی ہے، جس سے لیبارٹری کی تصدیق ناگزیر ہے [1]۔
ڈبلیو ایچ او کے 3 اہم نکات "ڈینگی وائرس کے لیے لیبارٹری ٹیسٹنگ: عبوری رہنمائی، اپریل 2025"
اپریل 2025 میں، ورلڈ ہیلتھ آرگنائزیشن نے ڈی این وی کے لیے لیبارٹری ٹیسٹنگ کے بارے میں تازہ ترین عبوری رہنمائی جاری کی، جو عالمی سطح پر ڈینگی کی تشخیص کے لیے مستند تکنیکی رہنمائی فراہم کرتی ہے۔ یہ رہنمائی موجودہ عالمی ڈینگی ایمرجنسی کے تناظر میں ڈینگی لیبارٹری ٹیسٹنگ کے تازہ ترین شواہد کی ترکیب کرتی ہے اور مختلف وسائل کی سطحوں کے ساتھ ترتیب کے مطابق عملی سفارشات پیش کرتی ہے۔

3.1 جانچ کی حکمت عملی کے بنیادی اصول
رہنمائی اس بات پر زور دیتی ہے کہ ڈینگی کی تشخیص کے لیے بیماری کے مرحلے کی بنیاد پر ملٹی مارکر مشترکہ جانچ کی حکمت عملی اپنانی چاہیے [1]۔ عالمگیر تشخیصی الگورتھم کی عدم موجودگی کے پیش نظر، جانچ کی حکمت عملیوں کو درج ذیل کلیدی عوامل کو مدنظر رکھتے ہوئے، مقامی وبائی سیاق و سباق کے مطابق ڈھال لیا جانا چاہیے [1]:
-انفیکشن کا مرحلہ: علامات کے آغاز کے بعد کے دنوں کی تعداد سب سے مناسب جانچ کے طریقہ کار کا تعین کرتی ہے۔
نمونہ کی قسم: پورے خون، پلازما، یا DENV کا پتہ لگانے کے لیے سیرم کی مناسبیت
-علاقائی وبائی امراض: مقامی طور پر گردش کرنے والی DENV سیرو ٹائپس اور دوسرے آربو وائرس کی مشترکہ گردش
شریک انفیکشن کا خطرہ: اوورلیپنگ آربو وائرس گردش والے خطوں میں، ملٹی پلیکس ٹیسٹنگ کو مختلف پیتھوجینز کے درمیان فرق کرنے پر غور کیا جانا چاہیے۔
3.2 مرحلے پر مبنی جانچ کی حکمت عملی
ڈبلیو ایچ او کی رہنمائی کے مطابق، ڈینگی لیبارٹری ٹیسٹنگ کو بیماری کے مرحلے کی بنیاد پر واضح وقت کی کھڑکیوں پر عمل کرنا چاہیے [1,2]:
(1) ایکیوٹ فیز ٹیسٹنگ (≤7 دن بعد از آغاز)
-نیوکلک ایسڈ ٹیسٹنگ (مالیکیولر ٹیسٹنگ): ریورس ٹرانسکرپشن-پولیمریز چین ری ایکشن (RT-PCR) اور دیگر مالیکیولر طریقے DENV RNA کا پتہ لگاتے ہیں جس میں زیادہ حساسیت ہوتی ہے۔
اینٹیجن ٹیسٹنگ: NS1 اینٹیجن کا پتہ لگانا، جو شروع ہونے کے بعد 1-3 دنوں کے اندر قابل شناخت ہو جاتا ہے۔
شدید مرحلے کے دوران، ویرمیا کی سطح نسبتاً زیادہ ہوتی ہے، اور نیوکلک ایسڈ اور اینٹیجن ٹیسٹنگ زیادہ سے زیادہ حساسیت حاصل کرتے ہیں۔
(2) کنولیسنٹ فیز ٹیسٹنگ (≥4 دن بعد از آغاز)
سیرولوجیکل ٹیسٹنگ: IgM اینٹی باڈیز عام طور پر شروع ہونے کے بعد 4 دن کے آس پاس قابل شناخت ہو جاتی ہیں۔
-زیادہ تر صورتوں میں، IgM اینٹی باڈیز 14-20 دنوں تک برقرار رہتی ہیں، اور بعض صورتوں میں، استقامت 90 دن تک بڑھ سکتی ہے۔
- آئی جی جی ٹیسٹنگ کی شدید ڈینگی تشخیص کے لیے محدود قدر ہے کیونکہ فلیو وائرس انفیکشن یا ویکسینیشن سے ممکنہ کراس ری ایکٹیو اینٹی باڈیز۔
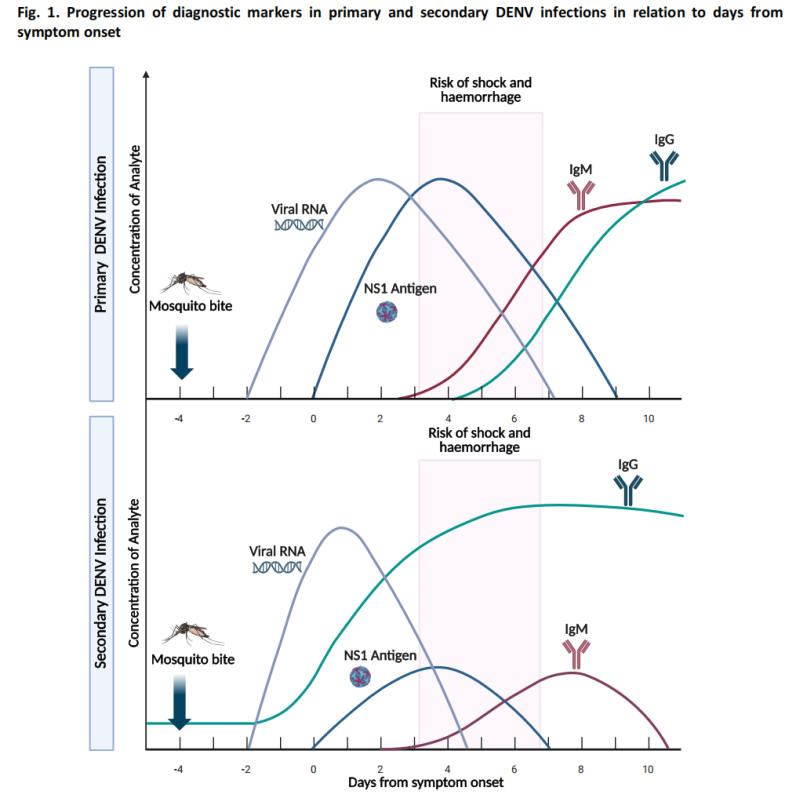
(3) مشتبہ کیس تشخیصی الگورتھم
رہنمائی میں ڈینگی کے مشتبہ کیسز کے لیے ایک تشخیصی الگورتھم شامل ہے، جو علامات کے بعد کے دنوں کی بنیاد پر مناسب جانچ کے طریقوں کی تجویز کرتا ہے: NS1 اینٹیجن ٹیسٹنگ اور نیوکلک ایسڈ ٹیسٹنگ ابتدائی مرحلے میں بنیادی نقطہ نظر ہیں، جبکہ سیرولوجیکل ٹیسٹنگ بعد کے مرحلے میں بنیادی طریقہ ہے۔
3.3 ٹیسٹ کے طریقہ کار کی کارکردگی کا جائزہ اور انتخاب
ڈبلیو ایچ او کے مطابق، مختلف ڈینگی ٹیسٹنگ کی کارکردگی اور قابل اطلاق منظرناموں کا ایک منظم جائزہ درج ذیل ہے:
| جانچ کا طریقہ | ہدف | ٹائم ونڈو | بنیادی درخواست کا منظرنامہ | تحفظات |
| نیوکلک ایسڈ ٹیسٹنگ | وائرل آر این اے | شروع ہونے کے بعد 1-7 دن | ابتدائی تصدیق، سیرو ٹائپ کی شناخت | سونے کا معیاری طریقہ؛ خصوصی لیبارٹری کے آلات اور تکنیکی مہارت کی ضرورت ہے۔ |
| NS1 اینٹیجن ٹیسٹنگ | غیر ساختی پروٹین | شروع ہونے کے بعد 1-3 دن | ابتدائی تیز اسکریننگ | ریپڈ ڈائیگنوسٹک ٹیسٹ (RDT) فارمیٹ میں دستیاب ہے، وسائل محدود ترتیبات کے لیے موزوں ہے |
| آئی جی ایم اینٹی باڈی ٹیسٹنگ | مخصوص IgM اینٹی باڈیز | ≥4 دن بعد از آغاز | حالیہ انفیکشن کی تشخیص | ایک واحد سیرم نمونہ صرف ممکنہ حالیہ انفیکشن کی تجویز کرتا ہے۔ تصدیق کے لیے seroconversion کی ضرورت ہے۔ |
| آئی جی جی اینٹی باڈی ٹیسٹنگ | مخصوص آئی جی جی اینٹی باڈیز | صحت یاب/پہلے انفیکشن | وبائی امراض کی تحقیقات، استثنیٰ کی حیثیت کا اندازہ | ایک سیرم کا نمونہ شدید ڈینگی کی تشخیص کے لیے موزوں نہیں ہے۔ |
| مشترکہ جانچ (NS1+IgM/IgG) | اینٹیجن + اینٹی باڈیز | بیماری کا مکمل کورس | ڈینگی انفیکشن کی جامع تشخیص | ڈینگی کی تشخیص کے لیے فی الحال بہترین کارکردگی کا مظاہرہ کرنے والا آر ڈی ٹی فارمیٹ ہے۔ |
| این جی ایس | وائرل آر این اے | شروع ہونے کے بعد 1-7 دن | وائرل جینومک نگرانی | خصوصی ترتیب سازی کا سامان اور بائیو انفارمیٹکس تجزیہ کی صلاحیتوں کی ضرورت ہوتی ہے۔ |
منظر نامے کے لحاظ سے 4 میکرو اور مائیکرو ٹیسٹ ڈینگی کا پتہ لگانے والی مصنوعات کی سفارشات
ڈینگی کی روک تھام اور کنٹرول میں معاونت کے لیے، میکرو اور مائیکرو ٹیسٹ ایک مربوط تشخیصی پورٹ فولیو فراہم کرتا ہے جس میں تیزی سے اسکریننگ، مالیکیولر تصدیق، اور جینومک سرویلنس، وبا کے انتظام کے مختلف مراحل میں ضروریات کو پورا کیا جاتا ہے۔
4.1 منظر نامہ 1: تیز اسکریننگ اور ٹارگٹڈ سرویلنس
فیور کلینک، بنیادی صحت کی دیکھ بھال کی سہولیات، پھیلنے والی کمیونٹی اسکریننگ، اور بندرگاہ/بارڈر قرنطینہ پر لاگو۔
ڈینگی وائرس NS1 اینٹیجن ریپڈ ٹیسٹ: تیزی سے ٹرائیج کے 15 منٹ کے نتائج کے ساتھ ابتدائی انفیکشن (1-3 دن کے بعد) کا پتہ لگاتا ہے۔
ڈینگی وائرس IgM/IgG اینٹی باڈی ٹیسٹ: بیماری کے شدید خطرے کا اندازہ کرنے کے لیے بنیادی/ثانوی انفیکشن میں فرق کرتا ہے۔
ڈینگی وائرس NS1 Antigen + IgM/IgG مشترکہ ریپڈ ٹیسٹ: مکمل کورس کی تشخیص کے لیے بیک وقت اینٹیجن اور اینٹی باڈیز کا پتہ لگاتا ہے۔
چکن گونیا وائرس IgM/IgG اینٹی باڈی ٹیسٹ: ڈینگی کے ساتھ امتیازی تشخیص کو قابل بناتا ہے تاکہ پیتھوجینز کی درست شناخت کی جا سکے۔
4.2 منظر نامہ 2: درست تشخیص اور ہنگامی ردعمل
ڈینگی وائرس I/II/III/IV نیوکلک ایسڈ ڈیٹیکشن کٹ: پھیلنے کا پتہ لگانے کے لیے 4 سیرو ٹائپس (ڈیٹیکشن کی حد 500 کاپیاں/ایم ایل) کا پتہ لگاتا ہے
-Lyophilized ڈینگی وائرس PCR کٹ: کمرے کا درجہ حرارت نقل و حمل کے قابل، وسائل کے محدود علاقوں اور اچانک پھیلنے کے لیے موزوں ہے۔
ڈینگی/زیکا/چیکنگونیا ملٹی پلیکس ریئل ٹائم پی سی آر کٹ: بیک وقت 3 آربووائرس کا پتہ لگاتا ہے تاکہ پیچیدہ پھیلاؤ میں موثر تفریق کی تشخیص کی جاسکے۔

مندرجہ بالا تمام ریجنٹس AIO 800 مکمل طور پر خودکار نمونہ سے جواب دینے والے نظام کے ساتھ مطابقت رکھتے ہیں، دستی آپریشن اور کراس آلودگی کو کم کرتے ہیں، اور کارکردگی اور حیاتیاتی تحفظ کو بہتر بناتے ہیں۔
4.3 منظر نامہ 3: جینومک سرویلنس اور وائرل نسب کا تجزیہ
قومی حوالہ لیبارٹریوں، صحت عامہ کے تحقیقی اداروں پر لاگو، NGS کی WHO کی پوزیشننگ کے مطابق۔
میکرو اور مائیکرو ٹیسٹ کے جینومک سرویلنس سلوشنز وائرس کا پتہ لگانے، ٹرانسمیشن چین کی وضاحت، مختلف قسم کی نگرانی، اور ویکسین کی حکمت عملی کی ایڈجسٹمنٹ کے لیے مکمل جینوم کی ترتیب کو سپورٹ کرتے ہیں۔ وہ دستی/خودکار ورک فلو کی حمایت کرتے ہیں، تھرو پٹ اور تولیدی صلاحیت کو بہتر بناتے ہیں، لیبارٹریوں کو معمول کی جانچ سے جدید نگرانی میں اپ گریڈ کرنے کے قابل بناتے ہیں، وائرل ارتقاء کی نگرانی کو مضبوط بنانے پر WHO کے زور کے مطابق۔

4.4 مربوط حل کی قدر
میکرو اور مائیکرو ٹیسٹ آربو وائرس کا پتہ لگانے کے لیے مکمل تشخیصی حل فراہم کرتا ہے، وبا کے انتظام کے ہر مرحلے میں معاونت کرتا ہے: فرنٹ لائن ہیلتھ کیئر سیٹنگز کے لیے تیز اسکریننگ ٹولز، درست تشخیص کے لیے مالیکیولر تصدیق، اور وبائی امراض کی نگرانی کے لیے پورے جینوم کے تجزیہ کی صلاحیتیں۔ اعلی کارکردگی کے اسسیس، لچکدار ورک فلو، اور آٹومیشن کے لیے تیار پلیٹ فارمز کے ساتھ، یہ حل لیبارٹریوں اور صحت عامہ کے نظام کو دنیا بھر میں ابھرتے ہوئے آربو وائرل خطرات کے لیے تیاری اور ردعمل کو مضبوط بنانے کے لیے بااختیار بناتے ہیں۔
حوالہ جات
[1] عالمی ادارہ صحت۔ ڈینگی وائرس کے لیے لیبارٹری ٹیسٹنگ: عبوری رہنمائی، اپریل 2025۔ جنیوا: ورلڈ ہیلتھ آرگنائزیشن؛ 2025۔
[2] ڈبلیو ایچ او گلوبل آربو وائرس انیشی ایٹو ٹیکنیکل ایڈوائزری گروپ۔ Arboviral بیماری کے خطرات کے لیے عالمی تیاری اور ردعمل کو مضبوط بنانا: ایک کال ٹو ایکشن۔ لینسیٹ انفیکٹ ڈس۔ 2026;26(1):15-17۔
[3] لینسیٹ مائکروب۔ ڈینگی تشخیص کے مخمصے پر قابو پانا۔ لینسیٹ مائکروب۔ 2025;6(7):101190۔
پوسٹ ٹائم: مارچ-20-2026
